Kemik Yumuşak Doku Biyopsisi
- Gösterim: 12040
Biyopsi kelime anlamı: Yaşama bakış. Tanı koyma esnasında en son yapılacak olan işlemdir. Hastanın evrelendirilmesi için tümörün derecesi (grade) alınan materyalin patolojik incelenmesi ile tespit edilir.
Her tümör için biyopsi gerekli değil. Bazı tümörlerin (Nonossifiye fibrom, kemik adacığı, fibröz displazi, basit kemik kisti, lipom, hemanjiom, ganglion kisti vs) tanısı klinik ve radyolojik değerlendirme sonrası konulup sadece izlenebilirken, bazı tümörlerde (osteoid osteoma, osteokondrom, heteretopik ossifikasyon vs) biyopsi yapılmadan direk cerrahi uygulanabilir.
Biyopsi cerrahi tedavinin bir parçası olarak görülmeli ve cerrahi tedaviyi yapacak ortopedik onkoloji hekimi tarafından uygulanması önerilmektedir. Plansız ve uygun olmayan biyopsi tümör davranışını ve gidişatını etkileyebilir. Tanıda hata nedeniyle yanlış tedavi sonrası amputasyonu içeren sakatlık ve hayat kaybına neden olabilir.
Biyopsi ile tümörün vücuda yayılması tamamıyla yanlış inanıştır fakat dikkatsiz yapılmış biyopsi tümörün komşu alana yayılımına neden olabilir. Bu nedenle biyopsi uygulayacak hekim tümörün bulunduğu yerdeki anatomisine hakim olmalıdır.
Biyopsi gerektiren durumlar (endikasyonlar):
- Radyolojik olarak kesin tanısı konulamayan tümörler
- Kemiğin kendisinden kaynaklanan kötü huylu tümörler (sarkomlar) ile kemik metastazı ayırımını yapmak
- Kanser hikayesi olan hastalarda ki kemik lezyonununun metastaz olup olmadığının ayırımı
- Enfeksiyon ile tümör ayrımı ve enfeksiyon etkenini ortaya koyma
- Normal olmayan (Patolojik) kırıkta alt da yatan tümör varlığını ortaya koymak
- Tedavi sonrası tümör tekrarını (nüksü) ortaya koyma
Kemik yumuşak doku biyopsi için uygun olmayan durumlar (kontrendikasyonlar):
- Biyopsi uygulanacak alanda aktif enfeksiyon ya da kist hidatik şüphesi
- Kanama bozukluğu
- Uyumsuz, bilinci olmayan hasta
Kemik biyopsisinde riskler (komplikasyonlar) _ Deneyimli ellerde: <%1
- Tümör ekimi ve eklem bulaşı (kontaminasyonu): Gerçek sıklığı (insidansı) bilinmemekle birlikte 0.003-0.009% arasında olduğu tahmin ediliyor fakat objektif olarak ortaya konulamamıştır.
- Kanama (hematom): Özellikle damarsal olarak zengin tümörlerde.
- Sinir hasarı: Gerekli durumlarda tomografi altında yapmak riski azaltır
- Kırık gelişimi: Yenik (litik) tümörlerde ön planda
- Enfeksiyon
İdeal biyopsi tekniği: Basit, yüksek doğruluk ve düşük riskli olmalı.
Biyopsi öncesi iki soruya cevap vermek gerekir.
- Tümörün neresinden örnek alınmalı.
- Hangi yolla girilmeli (bulaşı/kontaminasyon ve ameliyat/insizyon hattı açısından)
İki çeşit biyopsi uygulaması vardır
Kapalı (İğne) Biyopsisi
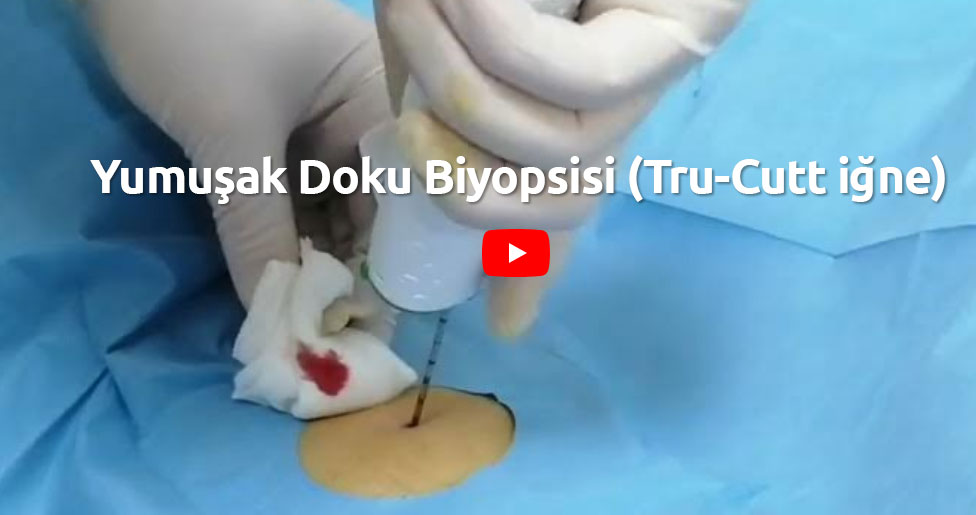
İnce iğne aspirasyon biyopsisi (İİAB) ve Core needle/Trokar (Tru-cutt, Jam shidi) biyopsisi olarak iki ana gruba ayrılabilir. Sıklıkla kemik biyopsisi için Jam-shidi, yumuşak doku biopsisi için Tru-cutt biyopsi iğnesi tercih etmekteyiz.
Tanı koyma oranı açık biyopsiye yakın. Başarı oranını: Tümörün lokalizasyonu, boyutu, histolojik tipi, kullanılan iğne kalınlığı, görüntüleme kullanıp kullanılmadığı etkiler. >2.5 cm lezyonlarda başarı oranı daha yüksek. Başarı oranı: mikst>litik>sklerotik lezyonlar, yüksek dereceli (grade) tümör ve kemik metastazlarında başarı oranı yüksek iken, sklerotik, küçük ve primer nekroz varlığında başarı oranı düşük. Tanısız (nondiagnostik) sonuçlarda en sık primer tümör lenfoma, Multıpl myelom ve Ewing sarkom olarak ortaya konmuştur. Tek biyopsi ile tanı koyma oranı %89, tekrarlayan biyopsi ile tanı koyma oranı %96. >10 mm boyutlu biyopsi örneği <5mm’e göre tanı oranı 6.3 kat daha yüksek. Kemik ve yumuşak doku tümör cerrahisi ile ilgilenen ortopedi hekimi tarafından yapılan biyopsilerde tanı oranı %27-46 daha yüksek tespit edilmiştir. Biyopsi iğnesi ince (>18 Gauge) ise tanı oranı daha düşük.İyi huylu (benign) tümörlerde ve düşük dereceli (grade) sarkomlarda başarı oranı daha düşük. Ayrıca miksoid ve yuvarlak hücreli tümör olgularında ve omurga çevresi (paraspinal) yerleşimlilerde tanı oranı kısmen düşüktür. Kalın iğnenin (>16g) tanı koymada başarı oranı daha yüksektir. Bunun için Tru cutt biyopsi iğnesi: 14-16 G Jam shidi: 8-11 G önerilir. Bazı kemik tümörlerinde bu iki biyopsi iğnesi eşzamanlı kullanılabilir. (Kemik dış yüzeyini/korteksi delmek için Jam shidi iğnesi çekiç ile çakılabilir. İçinden 15g Tru cutt ile yumuşak doku örneği alınabilir.) Homojen yumuşak doku kitlesinde tanı doğruluğu daha yüksektir. Yumuşak doku tümörlerine oranla kemik tümörlerinde başarı oranı daha yüksek. Ayrıca nekrotik, kistik ve miksoid kompenenti olan tümörlerde dikkatli olmak gerekir.
Derin yerleşimli ve damar sinir yaralanma riski olan yumuşak doku tümörlerinde USG eşliğinde Tru cutt biyopsi, omurga ve pelvis kemik tümörlerinde tomografi (BT) altında Jam shidi biyopsi tercih edilir. Bu tür yerleşimlerde / lokalizasyonlardaki tümörlerde görüntüleme eşliğinde yapılan biyopsi ile başarı oranı artar. Damar / sinir (nörovasküler) yaralanma riski düşer. Derin yerleşimlilerde özel (coaxial) biopsi kiti (include a sleeve, guidewire, and biopsy trocar) önerilmektedir.

Her tümör için aynı tip biyopsi iğnesi kullanılmaz.
- Kemik içi (İntraosseoz) lezyonlar için coaxial biyopsi iğneleri önerilmektedir. Böylelikle tek giriş yerinden ekstra skopi çekmeden bir çok örnek alınabilir.
- Trephine kemik biyopsisi sert / sklerotik lezyonlar için tercih edilir.
- Yumuşak / litik kemik lezyonlarında Tru-cutt biyopsi iğnesi kullanılabilir.
- Litik / yumuşak tümörlerde eş zamanlı vacum şiringa ile aspirasyon (sitoloji örneği) önerilmektedir.
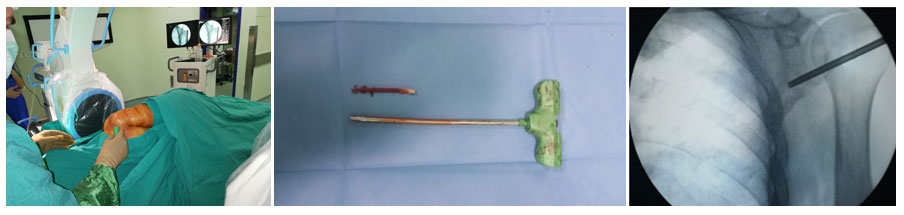
Omurga yerleşimli lezyonlar için iki farklı (transpediküler ya da posterolateral) yaklaşım tercih edilebilir. İğne biyopsisi sadece tümör tanısı için değil ayrıca spondilodiskit gibi enfeksiyoz durumların tanı ve tedaviye yanıtı değerlendirmek için uygulanmaktadır.
Kemik yumuşak doku tümörlerinde iğne biyopsi avantajları
- İğne biyopsisi açık biyopsi kadar etkin bir yöntemdir. Lokal anestezi altında yapılabilir. Daha ekonomik ve konforludur. Daha düşük kontaminasyon (yayılım) ve komplikasyon <%1 (hematom ve enfeksiyon, sinir yaralanması/nöropraksi vs). Genel anestezi ve yatış gerektirmez, işlem sonrası onkolojik tedavi (kemoterapi, radyoterapi) için beklemeye gerek yok. Hastada aktivite kısıtlamasına gerek kalmaz. Kemik yapısında hasar gelişmediği için biyopsi sonrası kırık riski çok düşüktür.
- İğne biyopsisi dokunuın mimarisini bozmadığı için sadece histolojik tanı değil, tümörün derecesi (grade) hakkında da bilgi verir. Ayrıca immunohistokimyasal ve moleküler çalışmalara izin verir.
- İğne biyopsileri ile büyük lezyonların farklı bölgelerinden ve derinliklerde örnek alınabilir. Bu açık biyopsilerden avantajıdır.
- Başarısızlık durumunda tekrarlanabilir ve bu durumda tümörün farklı yerlerinden ve daha fazla sayıda örneklem yapılması önerilmekte.
Kemik yumuşak doku tümörlerinde iğne biyopsi dezavantajları
- Sınırlı doku örneği nedeniyle deneyimli patolog gereksinimi, farklı dokular içeren (heterojen) tümörlerde hatalı tanı, biyopsi hattının (traktının) kaybı. Düşük grade kondrosarkomlarda tanı koyma oranı azdır.
- İnce iğne aspirasyon biyopsisi (İİAB): 20-25 Gauge iğne ile yapılır. Kemik ve yumuşak doku tümörlerinde çok nadiren uygulanır. Deneyimli sitopatolog gerektirir. İnce iğne ile hücre, kalın iğne ile doku örneği alınır. Multıpl myelom, metastatik karsinomda ve enfeksiyon düşünüldüğünde uygulanabilir fakat primer sarkomların tanısında önerilmemekte. Ayrıca ince iğne aspirasyonu lokal nüks ya da lenf nodu metastazı şüphesinde uygulanabilir.
- İğne biyopsisi sonrası biyopsi hattından tümör tekrarı (nüks/rekürrens) gelişebilir. Bunu önlemek için cerrahi esnasında biyopsi hattı tek parça halinde (en blok) tümör ile birlikte çıkarılmalıdır.
Açık Biyopsi
İnsizyonel (sadece biyopsi örneği alınır) ve eksizyonel (tümör tamamıyla çıkarılır) olarak uygulanabilir. Geçmişte rutin olarak açık biyopsi uygulanmaktaydı. Günümüzde daha çok tekrarlayan kapalı biyopsiye rağmen sonuç alınamadığında tercih edilmekte. Ayrıca düşük grade kondrosarkomlarda açık biyopsi önerilmekte. Ayrıca histolojik tanı konmasına rağmen neoadjuvan tedavi açısından grade kararlaştırılamadıysa, patoloji sonucu klinik ve radyolojik olarak uyumsuzsa yapılabilir.
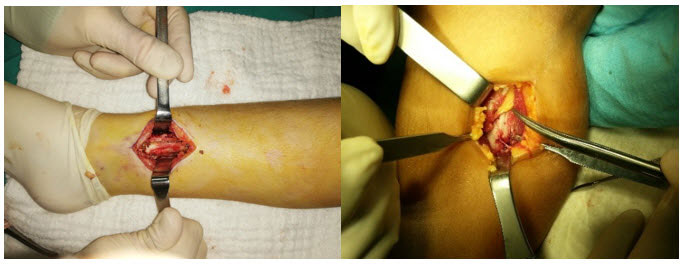
Yüzeyel ve 5 cm den küçük yumuşak doku tümörlerinde eksizyonel biyopsi yapılabilir.
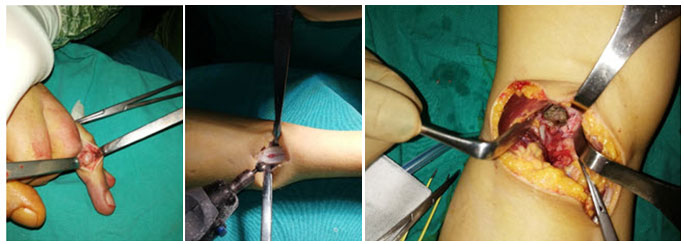
Kemik yumuşak doku tümörlerinde açık biyopsi avantajları
Daha fazla doku örneği, daha düşük yanlış tanı.
Standart kurallara ek olarak: Çok iyi kanama kontrolü (hemostaz), insizyon hattının hemen bitiminden dren konulması, elastik bandaj uygulama önerilir. Kemik açık biyopsilerinde kırık riski açısından yük verme kısıtlaması gerekebilir. Transvers insizyondan kaçınılmalı. Kemik biyopsilerinde kırık riskini azaltmak için burr ile küçük yuvarlak kapak açılmalı (kanama ve bulaş riski açısından delik bone wax ya da kemik çimentosu ile kapatılmalı) ve özellikle uyluk (femur) ya da kaval kemiği (tibia) açık biyopsilerinde işlem sonrası yük verme kısıtlaması uygulanmalı.
Dikkatsiz ve plansız yapılan açık biyopsi sonrası hematom ya da infeksiyon nedeniyle ampütasyona giden vakalar (%5-8 gereksiz amputasyon) bildirilmiştir. Uygunsuz biyopsi uygulanan hastaların %19’unda daha kompleks cerrahi ve adjuvan (Kemoterapi, Radyoterapi) tedavi gereksinimi doğurmuştur. Bu nedenle biyopsiye cerrahi tedaviyi yapabilecek deneyimde olan kemik ve yumuşak doku tümör cerrahisi ile ilgilenen ortopedik onkoloji hekiminin yapması önerilmekte.
Biyopsi tümör hücrelerinin tümörün çevresine (lokal) yayılımına neden olabilir. Açık biyopside bu risk daha yüksektir. Fakat bunun için objektif kanıt yoktur.
Frozen Biyopsi
Ameliyat esnasında tanı ve cerrahi sınır temizliğini teyit etmek için alınan doku örnekleri patoloji hekimi tarafından incelenir. Sonuca göre ameliyatın gidişine yön verilir. Özellikle kemik tümörlerinde uygulanması zordur.Deneyimli patolog şarttır ve gelen tanı klinik ve radyolojik bulguları destekliyor ise cerrahiye devam edilebilir.
Frozen Biyopside Kurallar
- Hasta mutlaka işlem öncesi ve sonrası bildirilmeli.
- Görüntüleme yöntemleri öncesinde tamamlanır
- Biyopsi öncesi hastada kanama bozukluğu olmadığı teyit (trombosit sayısı >50000, INR:1-1.2 istenmekte) edilmelidir. Ağızdan alınan kan sulandırıcılar (oral antikoagulanlar) 12-24 saat (kanama için yüksek risk olanlarda 7-10 gün) öncesinden kesilmeli ve daha ince iğne tercih edilmeli.
- Sterilizasyona dikkat edilir.
- İğne biyopsisinde tümörün dış kısmından ve farklı yönelimler ile yeterli miktarda örnek alınmalı: Heterojen tümörlerde biyopsiyi nereden alınacağı tanı açısından hayati öneme sahiptir. Yüksek grade yumuşak doku sarkomlarında nekroz, kemik tümörlerinde sekonder anevrizmal kemik kisti nedeniyle tanıda hata olabilir. Bunu önlemek için lezyonun solid kısmından örneklem yapılmalı. Yumuşak doku tümörlerinde en aktif yerden (vasküler, solid, SUV değeri yüksek, kemik lezyonlarının yumuşak doku komponenti) en az 5-6 örnek alınması önerilmekte.
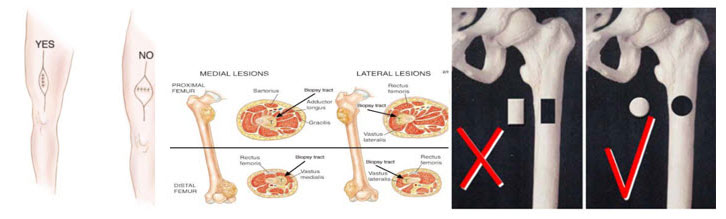
- Cerrahi insizyon hattına uygun ve tümöre en yakın yerden girilir
- Tek bir kompartman ve giriş yeri tercih edilir
- Nörovasküler yapılar ve eklem kontamine (bulaşı) edilmemeli
- Kemikte kırık riski açısından tek giriş yerinden birçok örnek alınmalı.
- Kemik tümörünün yumuşak doku kısmından (komponenti) örnek alınmalı.
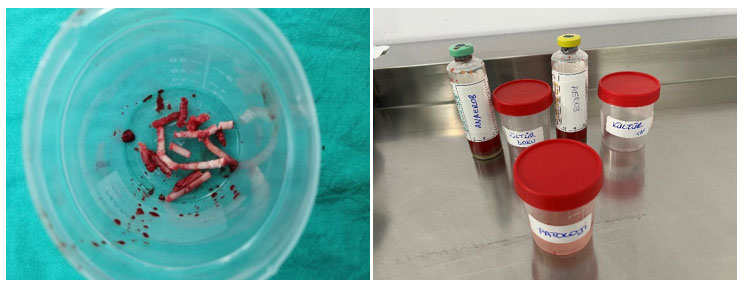
- Kültür için örnekler alınmalı
- Açık biyopsilerde kanama kontrolü titiz yapılmalı ve gerekli olgularda dren konulmalı.
- Örnekler deneyimli kemik ve yumuşak doku patoloğu tarafından yorumlanmalı.
- Biyopsi cerrahinin yapılacağı üst merkezde uygulanması önerilmektedir.
Ortopedik onkoloji ile ilgilenen (en az 5 yıllık deneyim) hekimlere nazaran bu alanla özellikle ilgilenmeyen hekimlerin yaptığı biyopsilerde risk 12 kat daha yüksek olduğu bildirilmiştir.
Kemik yumuşak doku biyopsileri için önemli notlar
- Radyologlar biyopsi işlemini ortopedistin talebi ve kontrolü altında uygulamalıdır. Aksi takdirde cerrahi tedavi planı değiştirilmek durumunda kalabilir ve riske girer.
- Biyopsi öncesi lezyon klinik ve radyolojik olarak iyi huylu (benign), kötü huylu (malign), kemik metastazı, metabolik, infeksiyon ya da hematolojik ön tanı açısından değerlendirilmelidir.
- İğne biyopsisi ile tanı da başarı oranını artıran bir yöntem işlem öncesi tümör konseyinde hastanın ilgili branşlar tarafından değerlendirilmesidir. Biyopsi öncesi ortopedist, patolog ve radyolog eş zamanlı değerlendirmesi önerilmektedir.
- Yumuşak doku iğne biyopsileri pansuman odası şartlarında lokal anestezi altında yapılabilirken, kemik iğne biyopsisi görüntüleme eşliğinde (skopi ya da tomografi) genel anestezi ya da sedasyon+lokal anestezi altında yapılması önerilir.
- Yumuşak doku tümörlerinde nekrotik alandan biyopsi örneği alınma riskine karşı eş zamanlı frozen ile hızlı sitolojik değerlendirme yapılabilir.
- Biyopsi ile alınan doku örnekleri bölünmeden tek bir patoloji hekimine (özellikle kemik ve yumuşak doku tümör patoloğu) yönlendirilmeli. İkinci bir patalog görüşü istendiğinde işlemden geçip hazırlanmış örnekler (blok ve preparatlar) değerlendirilebilir.
- Patoloji kağıdına: Yaş, cinsiyet, kısa klinik öykü, radyolojik bulgu, örneğin alındığı anatomik lokalizasyon (epifiz metafiz, diyafiz ve intramedüller, kortikal), varsa kemoterapi ya da radyoterapi öyküsü yazılmalı, hangi yöntem ile biyopsi alındığı belirtilmeli
- Alınan dokular %10 luk formalin içeren kapalı kap içerisinde muhafaza (tespit) edilmeli. Solusyon dokunun tamamını örtmeli. Sitogenetik çalışmalar için tespit edilmemiş taze doku örneği gereklidir. Dokular kesilmeden bir bütün olarak tek bir merkeze gönderilmeli.
- Lenfoma tanısında uygulanana flow sitometri için formol değil normal serum fizyolojik içine örnekler konmalıdır.
- Biyopsi sonrası hematom oluşmasını engellemek için 5-10 dakika hafif baskı ve sonrasında buz uygulanabilir. İşlem sonrası hastalar 1 saat boyunca komplikasyon ve ağrı kontrolü açısından takip edilmelidir.