ОСТЕОГЕННАЯ САРКОМА
- Просмотров: 1166
Остеогенная саркома - второй по распространенности рак костей. Ежегодно она встречается у 4-6 пациентов на миллион.
В большинстве случаев остеогенная саркома возникает спонтанно, что мы называем первичной, реже - вторично, что мы называем болезнью Пейджета или радиацией. Некоторые синдромы (наследственная ретинобластома, Синдром Ли-Фраумени и др.) могут создавать генетическую предрасположенность к развитию этого рака. Вторичные остеогенные саркомы более агрессивны и имеют плохой прогноз.
Наиболее распространенным типом первичной остеосаркомы является классическая остеосаркома. Встречаются и другие типы, такие как телеангиэктатическая, паростальная, периостальная, мелкоклеточная, поверхностная высокого класса.
периостальная, мелкоклеточная, поверхностная высокого класса.
Хотя классическая остеогенная саркома может встречаться как в раннем, так и в позднем возрасте, наиболее распространенный возрастной диапазон - 10-25 лет. Чаще всего она встречается в области колена и плеча. Несколько чаще встречается у мужчин. Часто встречается в метафизарном отделе кости.
Пациенты с остеогенной саркомой обычно поступают в больницу с болью. Боль часто вызвана разрушением кости. Поначалу боль слабая, но со временем она усиливается, становится постоянной в состоянии покоя и неадекватно реагирует на обезболивающие препараты. Обычно такие пациенты просыпаются ночью от боли. Другой наиболее распространенной жалобой является отек. Из-за этих двух жалоб пациент начинает испытывать трудности с использованием конечности, на которой расположена опухоль.
Лабораторные анализы пациентов с остеогенной саркомой могут показать повышение уровня щелочной фосфатазы, лактатдегидрогеназы и скорости оседания крови. Первичной рентгенологической оценкой является прямая рентгенограмма.
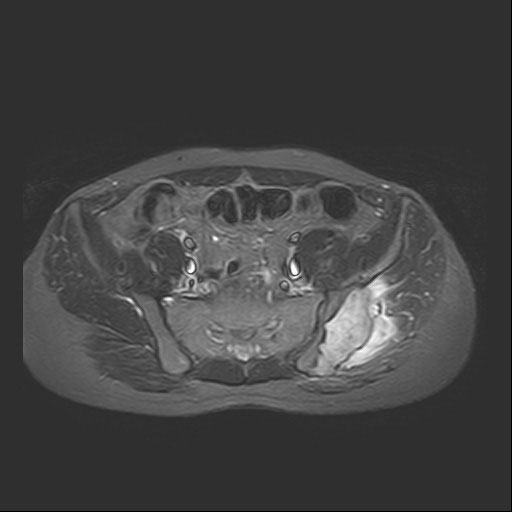
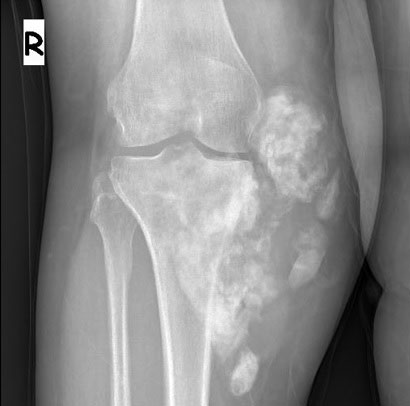
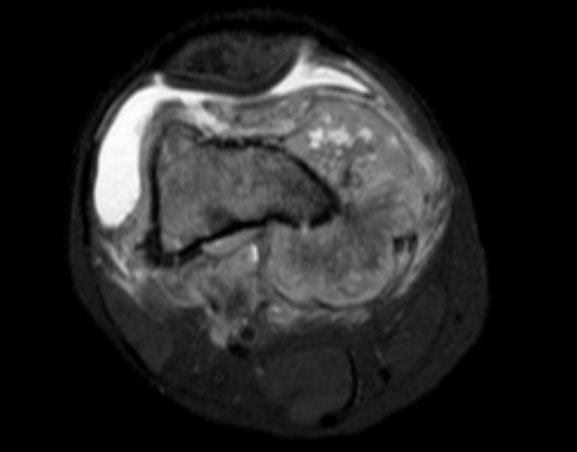
Рентгенологическая оценка пациентов с остеогенной саркомой начинается с простых рентгенограмм. На прямой рентгенограмме в кости, где расположена опухоль, видны деструкция и строительство (периостальная реакция: треугольник Кодмана, солнечный удар). Это неоднородное образование с нечеткими границами. На томограмме костная деструкция видна более четко. Магни́тно-резона́нсная томогра́фия более четко показывает мягкотканный компонент опухоли и ее границы. Магни́тно-резона́нсная томогра́фия также полезна для оценки ответа на химиотерапию и планирования операции. Мы также используем Магни́тно-резона́нсную томогра́фию для последующего наблюдения.
У пациентов с подозрением на остеогенную саркому после клинического и рентгенологического обследования проводится биопсия для подтверждения диагноза. Часто биопсию можно выполнить с помощью метода закрытой иглы. Важно, чтобы врач, выполняющий биопсию, был онкологом-ортопедом, специализирующимся на хирургии опухолей костей и мягких тканей, а врач, проводящий микроскопические исследования, был специалистом по патологии костей и мягких тканей.
Пациенты с диагнозом остеогенная саркома должны быть обследованы на наличие проксимальных (лимфатические узлы, метастазы в заносе) и отдаленных (легкие, другие кости) метастазов с помощью различных тестов (КТ легких и брюшной полости, Магнитно-резона́нсная томогра́фия всего тела или ПЭТ-КТ).
Классическое лечение остеогенной саркомы (за исключением паростальной остеосаркомы) - это 3 цикла химиотерапии (могут применяться различные комбинации препаратов адриамицина (доксорубицина), цисплатина, метотрексата, ифосфамида) с последующей операцией по чистому удалению опухоли (широкая резекция), а затем снова 3 цикла химиотерапии. Операция направлена на сохранение конечности пациента, а удаленная кость или сустав реконструируются с помощью биологических (восстановление, малоберцовая кость, аллотрансплантат и т.д.) или небиологических (протез) материалов. Опухоли, которые не были удалены чисто, с широкими полями, имеют почти стопроцентный процент рецидивов и склонны к метастазированию. Поэтому важно, чтобы хирург, проводящий операцию, был онкологом-ортопедом с опытом работы в этой области. Патологический перелом не требует ампутации (удаления конечности пациента).
Поскольку остеогенная саркома устойчива к лучевой терапии, она не используется в плановом лечении. Однако при метастатических опухолях лучевая терапия может применяться в паллиативных целях.
5-летняя выживаемость пациентов с остеогенной саркомой составляет 60-70%. Наличие метастазов (включая скиповые поражения), высокий класс, плохой ответ на химиотерапию (некроз <90%), тазовая, спинальная локализация, размер >10 см, наличие патологического перелома, мужской пол и повышенный уровень ALP могут негативно повлиять на этот показатель.
Пациенты с остеогенной саркомой должны наблюдаться в течение многих лет после лечения для выявления рецидивов и метастазов.